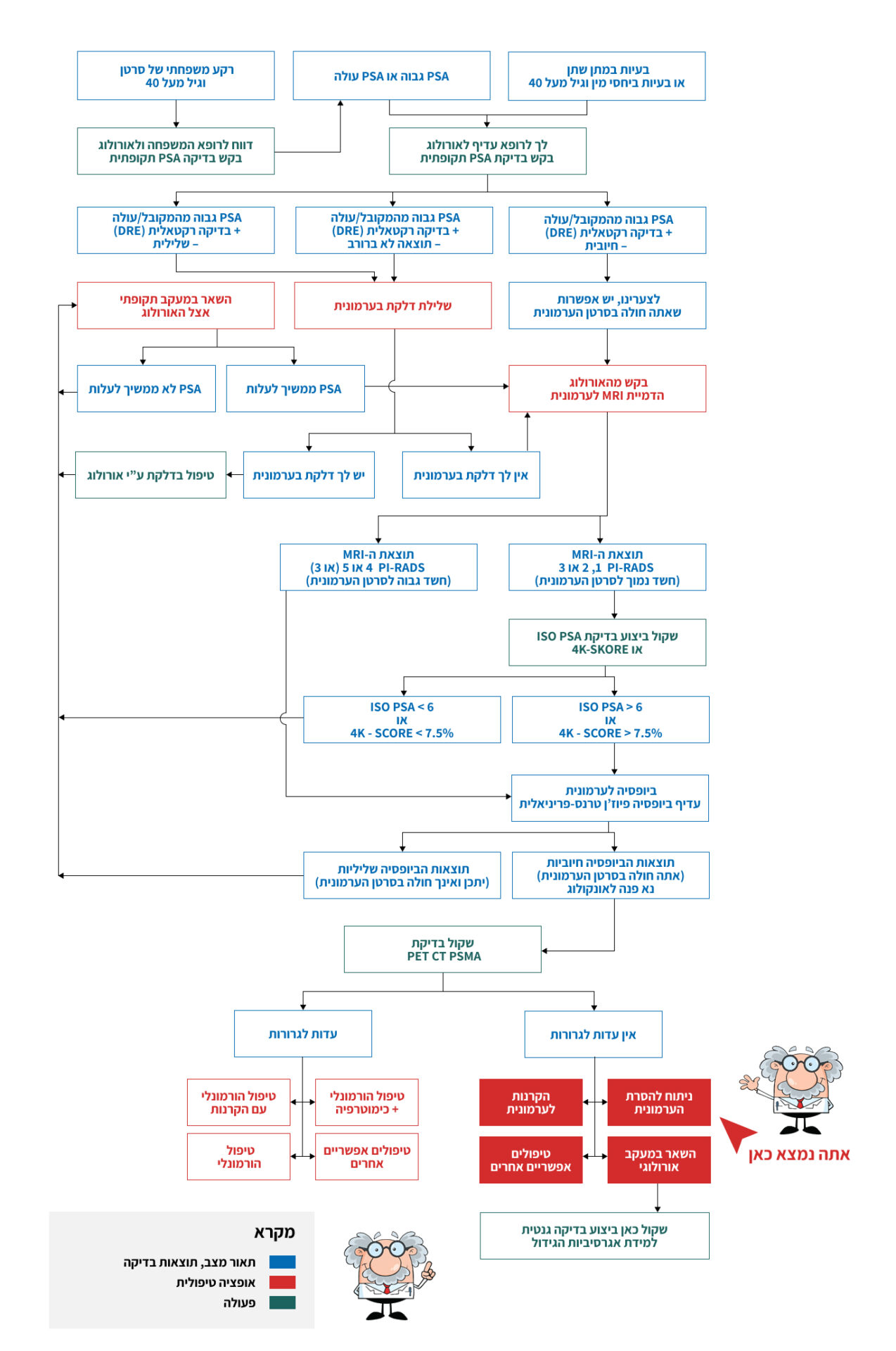
צעד 9.1
ניתוח להסרת הערמונית
מידע נוסף
אחת האפשרויות לטיפול במקרה של סרטן ערמונית מקומי, שלא פרץ מגבולות הערמונית היא ניתוח להסרת הערמונית.
הערה חשובה – מאחר ולניתוח יש השפעה רבה על איכות החיים בהמשך, מומלץ לשקול היטב, יחד עם הצוותים הרפואיים, מהי האלטרנטיבה הטובה ביותר לטיפול במחלתך.
שלא כמו בעבר, מרבית הניתוחים להסרת הערמונית נעשים היום בטכניקה לפרוסקופית (כלומר דרך מספר פתחים קטנים בבטן החולה וללא חיתוך מסיבי של הבטן) ובעזרת רובוט הנקרא דה וינצ'י.
בבואך להחליט האם ללכת לניתוח להסרת הערמונית יש לבקש מהרופא המנתח תשובות מוצקות ואחראיות לנקודות החשובות הבאות:
א. מיקום הרקמה הסרטנית ביחס לערמונית. כמה היא קרובה לשוליים והאם היא פרצה מעבר לשוליים. ניתוח במצב בו הרקמה הסרטנית פרצה את דופן הערמונית עשוי להביא לתופעות קשות שכן יש סיכון לפגיעה באברים הסמוכים.
ב. מה הסיכויים להצלחת הניתוח – כדי לקבל תשובה אחראית לשאלה החשובה הזו, מומלץ מאד להשתמש בנומוגרמות של המרכז הרפואי האמריקאי סלואון קייטרינג אשר מעריכות את הסיכוי לאי חזרת המחלה תוך 5 ו- 10 שנים ומעריכות את סיכוייך לחיות במהלך 10 ו- 15 השנים הבאות.
קישור לאתר עם הנומוגרמות:
https://www.mskcc.org/nomograms/prostate/pre_op
אלה הן שאלות מכריעות בבואך לקבל את ההחלטה הקשה האם לעבור ניתוח.
ניקח לדוגמא 2 מקרי קיצון –
במקרה הראשון נמצא במונוגרמות כי הסיכוי לאי חזרת המחלה הינו 10% במהלך חמש השנים הבאות. במקרה זה הסיכוי לחזרת המחלה הוא 90% (תוך חמש שנים). במקרה זה אני הייתי מחליט על טיפול אחר ולא על ניתוח (הקרנות למשל).
במקרה השני נמצא במונוגרמות כי הסיכוי לאי חזרת המחלה הינו 80% במהלך חמש השנים הבאות. במקרה זה הסיכוי לחזרת המחלה הוא 20% (תוך חמש שנים). במקרה זה אני הייתי מחליט ללכת על הניתוח.
דוגמא מעשית לשימוש בנומוגרמות לחיזוי תוצאות הניתוח להסרת הערמונית:
הערה 1 – הדוגמא לקוחה מתוך האתר בליווי תרגום לעברית. הנתונים מומצאים על ידי (איצי באר).
Based on Your Information מבוסס על הנתונים האישיים של החולה של החולה –
הערה 2 – מומלץ להשתמש בנומוגרמות הנ"ל בשיתוף רופא מומחה לנושא.
Hormone Therapy No – המטופל לא עבר טיפול הורמונאלי
Radiation Therapy No – הקרנות המטופל לא עבר הקרנות
General Information מידע כללי על החולה
Age 68 years – גיל
Pretreatment PSA 6.2 ng/mL- PSA – פי אס איי בסיס, לפני תחילת טיפול כלשהו
Gleason Pattern – מדד גליסון
Primary Gleason at biopsy- Pattern 3 – מדד גליסון ראשי (הסיפרה הראשונה=3)
Secondary Gleason at biopsy -Pattern 4 – מדד גליסון משני (הסיפרה השניה=4)
Biopsy Gleason score 7 – מדד גליסון משולב (סכום 2 הספרות=7)
Clinical Tumor Stages שלבים קליניים של הגידול
Clinical Tumor Stage (AJCC Version 7, 2010) T2c – -שלב הקליני לפי שיטת TNM
Biopsy Cores פרטים לגבי דגימות הביופסיה
Number of positive biopsy cores 6 cores מספר הדגימות שנמצאה בהם רקמה סרטנית
Number of negative biopsy cores 8 cores מספר הדגימות שלא נמצאה בהם רקמה סרטנית
Percentage of positive biopsy cores 42.86% אחוז הדגימות שנמצאה בהם רקמה סרטנית
Your Results – תוצאות החיזוי עפ"י הפרמטרים שהוכנסו
Primary Treatment Outcomes חיזוי התוצאות העיקריות של הניתוח
PROBABILITY OF CANCER-SPECIFIC SURVIVAL AFTER RADICAL PROSTATECTOMY –
סיכויי ההישרדות 10 שנים ו- 15 שנה לאחר הניתוח להסרת הערמונית
YR 10 98% – שנים 10
YR 15 96% – שנים 15
PROGRESSION-FREE PROBABILITY AFTER RADICAL PROSTATECTOMY – חיזוי מספר השנים ללא התקדמות המחלה
YR 5 39% שנים 5
YR10 25% שנים 10
Extent of Disease Probability חיזוי הסיכוי להתפשטות המחלה
Each extent-of-disease probability percentage is an independent prediction. We therefore would not expect these percentages to equal 100.
הערה 3 – כל אחוז הסתברות של מידת המחלה הוא חיזוי עצמאי. לפיכך לא נצפה שסיכום האחוזים אלו יהיו שווים ל 100.
ORGAN-CONFINED DISEASE – 30% סיכוי למחלה שלא פרצה מגבולות הערמונית
EXTRACAPSULAR EXTENSION – 67% סיכוי למחלה שפרצה מחוץ לערמונית
LYMPH NODE INVOLVEMENT – 7% סיכוי למעורבת בלוטות לימפה
SEMINAL VESICLE INVASION – 7% סיכוי לחדירה לבלוטות הזרע
הערה 4 – לפני קבלת החלטה על הניתוח – מומלץ לנתח את התוצאות החיזוי, המתקבל מהנומוגרמה, עם רופא מומחה בנושא.
בבואך להחליט האם ללכת לניתוח להסרת הערמונית יש לקח בחשבון גם את הפרמטרים הבאים:
- גיל – בגיל מבוגר יש צפי לבעיות בעקבות הניתוח ולכן מומלץ להימנע מכך.
- מצב בריאותי כללי – מומלץ שלא לבצע ניתוח כאשר המצב הבריאותי הכללי רעוע. גם במקרה זה עלולות לצוץ בעיות שונות ומשונות בעקבות הניתוח.
- מדד גליסון ו-PSA – מדד גליסון גבוה ו/או PSA גבוה עלולים להביא לבעיות שונות בעקבות הניתוח. מניסיוני הפרטי (ואני לא רופא) מדד גליסון גבוה מ-6 ו/או PSA גבוה מ-10 עשוי להביא, במקרים רבים, לצורך בטיפול משלים, לאחר הניתוח.
- גודל הערמונית – ערמונית גדולה במיוחד (מעל 80 סמ"ק??) עלולה לגרום לבעיות בעקבות הניתוח.
- מיקום הרקמה הסרטנית. אם היא משיקה לדופן הערמונית או פרצה מחוץ לערמונית, ניתוח עלול להביא לתופעות לוואי משמעותיות שכוללות אין אונות ופגיעה במערכת השתן, בגלל הצורך "לנקות" מחוץ לערמונית וקיים חשש מפגיעה עיצבית או פגיעה תיפקודית נוספת.
סרטון מידע: ראיון עם ד"ר איתי שטרנברג בנושא: כריתת ערמונית עם רובוט da Vinci
לקריאה נוספת בנושא: ניתוח רובוטי להסרת הערמונית
תופעות לוואי בעקבות הניתוח:
תופעות לוואי אפשריות לאחר הניתוח:
התכווצות הפין – זהו מצב בלתי נעים לכל גבר שאברו מתקצר אך לצערנו זוהי תופעת לוואי כתוצאה מהניתוח.
בעיות זקפה: ניתוח בערמונית עלול לגרום לבעיות ביצירת זקפה או בשמירה על זקפה, עקב נזק אפשרי לעצבים. לעיתים הנזק לעצבים הוא בלתי נמנע, עקב הצורך להסיר את כל התאים הסרטניים. בעיות בזקפה לאחר הניתוח תלויות גם בגיל וביכולת להגיע לזקפה טרם הניתוח.
בעיות פוריות: בלוטת הערמונית מייצרת נוזל זרע שמתערבב עם זרע שמגיע מהאשכים. כריתת בלוטת הערמונית מונעת את פעולת השפיכה, כך שלמרות שעדיין מיוצר זרע – הוא לא יכול לצאת מהגוף והתוצאה היא עקרות.
שוחח עם הצוות הרפואי טרם תחילת הטיפול על הקפאת זרע לשימור פוריות, אם אתה מעוניין בכך. גברים שעברו כריתה של הערמונית יכולים להגיע לאורגזמה, למרות שאינם מייצרים שפיכה.
בעיות שליטה בשלפוחית השתן: תופעת לוואי נפוצה פחות. רוב הגברים סובלים מדליפת שתן מסוימת לאחר הסרת הקתטר. התופעה משתפרת עם הזמן, ובזכות תרגול של רצפת האגן.
במקרים מועטים עלולה להופיע דליפת שתן מתמשכת, המחמירה בעת שיעול, התכופפות או במהלך פעילות גופנית.
מומלץ לפנות לאורולוג מומחה לשיקום מיני ולהתחיל טיפול ממוקד שיביא לשיפור בתפקוד המיני ומערכת השתן, מיד עם תום הניתוח. הדבר עשוי להביא לשיפור משמעותי ולאורך זמן, באיכות החיים של המנותח.
הערה לעניין הזה – ככל שיוקדם הטיפול כך יש סיכוי לשיפור רב יותר בנושא הרגיש הזה.
סקר לגבי תופעות לוואי שערכה עמותת חיים עם סרטן הערמונית, במהלך יולי 2023 בקרב חולים, הנמצאים ברשימת התפוצה שלה, נמצא כי בניתוח להסרת הערמונית יש יותר תופעות לוואי מאשר בהקרנות חיצוניות לערמונית. לממצאי הסקר הקש כאן
חזרה ביוכימית של המחלה לאחר הניתוח:
לאחר ניתוח מוצלח רמת ה PSA אמורה לרדת לאפס, שכן תאורטית לפחות, לאחר הסרת הערמונית והרקמה הסרטנית, אין בגוף יותר מקורות המייצרות PSA.
אם במהלך הזמן, לאחר הניתוח, ה PSA בכל זאת עולה, מוצע בד"כ למתמודד, טיפול משלים בהקרנות לאזור "עריסת הערמונית". זאת מתוך הנחה ששם נותרו עדיין מקורות הפולטים PSA. מקובל להתחיל את ההקרנות כאשר ה PSA מגיע עד רמה של 0.2.
הערה – מומלץ להתחיל לטפל בנושא ההקרנות עוד לפני שה- PSA מגיע ל 0.2. זאת מאחר ומשך הזמן מההחלטה לביצוע ההקרנות ועד הביצוע בפועל יכול לקחת מספר חודשים.

הקרנות לערמונית
מידע נוסף
הטיפול הקרינתי לערמונית הינו חלק משלל הטיפולים המוצעים כיום לחולי סרטן הערמונית. במהלך הזמן טכניקת הטיפול הקרינתי התקדמה מאד מבחינה טכנולוגית, והיום היא מדויקת מאד ואף מאפשרת לאלומת הקרינה לעקוב אחר תנועות קלות בערמונית (עקב נשימה או תזוזה מינימלית אחרת) ובכך להבטיח את הגעת אלומת הקרינה בדיוק למקום הדרוש. בגלל הדיוק הרב שמושג, ניתן להפעיל רמות גבוהות יותר של קרינה ובמקביל מספר מצומצם יותר של טיפולים.
לעיתים החולה מתבקש להיות מטופל בטיפול הורמונלי לטווח קצר (בין חצי שנה לשנתיים) לפני תחילת ההקרנות.
מטרות הטיפול ההורמונלי הנ"ל הם כדלקמן:
- הקטנת נפח הערמונית. ערמונית קטנה יותר מביאה לתוצאות הקרנה משופרות.
- מחלה אגרסיבית – מטרת הטיפול ההורמונלי היא לעצור את ההתקדמות של המחלה עד לתחילת ההקרנות ולאחריה.
- טיפול הורמונלי משולב הקרנות עשוי להביא לתוצאות משופרות ואף במקרים מסוימים להכחדת המחלה.
למידע מפורט יותר על טכניקות הקרינה השונות ניתן לקרוא באתר האגודה למלחמה בסרטן בכתובות הבאה:
טכניקות הקרינה השונות
על טכנולוגיות חדשות בטיפול הקרינתי לחולי סרטן- כָּתְבָה ד"ר אורית גוטפילד, מנהלת מכון הקרינה, המרכז הרפואי איכילוב, ת"א (כַּתָּבָה מדצמבר 2017) – ניתן לקרוא כאן
הקרנות בשיטת SBRT
SBRT – Stereotactic Body Radiation Therapy
הגנה על החלחולת מנזקי הקרינה
(החלחולת היא הקצה התחתון של המעי)
לעיתים, הטיפול הקרינתי כרוך לעיתים בתופעות לוואי, ביניהן פגיעה בחלקו התחתון של המעי (הנקרא חלחולת) שנמצא בסמוך לערמונית. מוצר רפואי חדש, אשר נכנס לאחרונה בכמה מהמרכזים הרפואיים המתקדמים, יכול לפתור את הבעיה ולאפשר מתן טיפול קרינתי ללא חשש בפגיעה במעי.
השיטה החדשה עושה שימוש בג’ל תואם ביולוגי (Bio-compatible) ששמו המסחרי הוא הידרו-ג'ל. הוא המוחדר אל הגוף באמצעות הזרקה בין הערמונית והמעי, ומתמוסס לאחר ארבעה-שישה חודשים. הג'ל למעשה יוצר שכבת הפרדה המרחיקה את המעי מהערמונית, מה שמסייע בצמצום חשיפתו לקרינה. השיטה הוכחה כמפחיתה את תופעות הלוואי העלולות להיווצר בעקבות הקרנת הערמונית. הפעולה, המתבצעת תחת טשטוש, נחשבת בטוחה מאוד ובעלת תוצאות טובות מבחינת הצלחת הטיפול.
“מדובר במוצר חדשני שאושר ע”י FDA (מנהל המזון והתרופות האמריקאי) לפני כשנתיים”, מסביר ד”ר תומר חרס, מנהל תחום אונקו-אורולוגיה ביחידת קרינה שבמערך האונקולוגי של רמב”ם ומי שמבצע את הטיפול החדשני בביה”ח, “עד היום הושתל הג’ל בכ-25,000 מקרים בעולם, בעיקר בארה”ב, קנדה, אנגליה ואוסטרליה. ישנן מספר עבודות ופרסומים בנושא, כאשר העבודה המובילה שבוצעה בארה”ב
נעשה ב-220 חולים והשוותה חולים עם ובלי ג’ל מפריד. נמצא יתרון משמעותי ביותר בהפחתת קרינה לחלחולת (החלק האחרון במעי) ובהמשך נצפו פחות תופעות לוואי הקשורות למעי וגם למערכת השתן, כפועל יוצא של השימוש במוצר הזה. בעקבות התוצאות הללו, החלטנו לאמץ את הטיפול לטובת מטופלינו”.
מאז נכנס הטיפול החדש לשימוש ביחידת הקרינה של רמב”ם, טופלו בו בהצלחה כ-20 מטופלים. לדבריו של ד”ר חרס מדובר במוצר בטיחותי, קל להחדרה, נספג מעצמו, המסייע בהפחתת מנת קרינה לאיברים בסיכון סביב הערמונית ובכך מצמצם את הסיכוי לתופעות לוואי. בנוסף, המוצר מאפשר מתן מנות קרינה גבוהות לערמונית ובכך מסייע בקיצור משך הטיפול הקרינתי לערמונית.
אחד המטופלים הראשונים אשר טופלו באמצעות הג’ל היה מ’, בן 80 מחיפה, אשר אובחן כחולה בסרטן ערמונית בדרגת סיכון גבוהה, כזו המצריכה טיפול קרינתי לערמונית ולאזור האגן במנה גבוהה. אולם, במקרה של מ’, הטיפול הקרינתי שאמור לרפא אותו, יכול לחשוף אותו לבעיה המסכנת אותו עוד יותר. מלבד סרטן הערמונית, מ’ הינו נשא של מוטציה גנטית החושפת אותו לסיכון מוגבר לפתח גידולים במעי, מצב המוכר כתסמונת לינץ’, שידוע כגורם ל-3% מכלל מקרי סרטן המעי הגס. לחולים בתסמונת זו, החשיפה לקרינה מגבירה משמעותית את הסיכוי לפתח גידולי מעי. עבור מ’, הטיפול בג’ל תואם ביולוגי כאילו נתפר למידותיו. טרם הטיפול הקרינתי עבר מ’ את השתלת הג’ל בהצלחה ולאחרונה סיים את סבב ההקרנות. כעת הוא נמצא במעקב ביחידת הקרינה וממתין לתוצאות הטיפול.
“הג’ל מיועד למטופלים כמו מ’ וכאלה נוספים הזקוקים לטיפולים קרינתיים אינטנסיביים”, מסכם ד”ר חרס, “האפשרות להגן על המעי באמצעי בטוח ופשוט, אשר נספג אל הגוף, מאפשרת לנו הרופאים לטפל ביעילות ובבטחה במקרים שעד כה היו גבוליים. יש כאן תקווה לחולים וזה מה שחשוב”.
לציון שהג'ל תואם הביולוגי אינו נמצא נכון להיום (5/2019) בסל התרופות ועלותו למטופל כ 6000 ש"ח. לעומת זאת ישנו מוצר תחליפי שנמצא בסל התרופות ועלותו אינה מושתת על המטופל. זהו בלון המוחדר בצורה דומה בין הערמונית והחלחולת. כנראה שההגנה שלו על החלחולת פחות טובה מאשר זו של הג'ל.
לקטלוג היצרן (דף 1) של ההידרו ג'ל לחץ כאן
לקטלוג היצרן (דף 2) של ההידרו ג'ל לחץ כאן
תמונה של מכשיר הקרנות:

הקרנות במכשור חדיש – מאיץ קוי משולב MRI
בנוסף למיכשור המדווח לעיל, קיים מיכשור חדש יותר (בבית החולים אסותא ברמת החייל תל אביב). החידוש במיכשור הזה הוא שבמקביל להקרנה מבוצעת הדמיית MRI שבה נבדקת הסטייה של האיבר המוקרן ממקומו ביחס לתכנון המקורי. במידה וקיימת סטייה העולה על זו שהוגדרה בתכנון, ההקרנה נעצרת אוטומטית לזמן קצר, מתקנים את המיקום ע”י הזזה מתאימה של המיטה עליה שוכב המטופל, ומיד לאחר מכן ממשיכים את ההקרנה.
המכשיר החדש נקרא MR LINAC
יתרונות המכשיר
- בזכות הדיוק הרב של המכשיר נמנע הצורך בהכנסת ג’ל להגנה על החלחולת מפני הקרינה. זהו יתרון חשוב שכן בזכותו ניתן להקטין את כמות הקרינה הפוגעת ברקמות הבריאות הסמוכות לנגע הסרטני. וכנראה, כתוצאה מכך יהיו למטופל פחות תופעות לוואי.
- בזכות שילוב ה- MRI במהלך ההקרנה אין צורך בהשתלת גרגרי הזהב.
- בטכניקה זו נמנעות הפעולות הפולשניות להשתלת גרגירי הזהב והג’ל וגם חסכון כספי משמעותי למטופל (כ-6000 ש”ח תשלום עבור הג’ל שאינו מכוסה ע”י קופות החולים).
- יתרון נוסף לשימוש במכשור החדש הזה הוא צמצום מסוים במשך הזמן מרגע ההחלטה על ביצוע ההקרנה ועד לביצועה בפועל שכן נמנע הצורך בפרוצדורה של השתלת גרגירי הזהב והג’ל. זמן שיכול להיות יקר למטופל.
החסרונות של שיטת ההקרנה הזו הם:
- לעיתים משך זמן בו נאלץ המטופל לשהות על מיטת הטיפולים הוא ארוך ויכול להגיע עד שעה ויותר.
- במידה ויש התפשטות הסרטן לבלוטות הלימפה הסמוכות, זאת בניגוד להקרנה בטכניקת IMRT.
יש להתייעץ על כך עם הרופא האחראי על ההקרנה.
הטיפול מוצע לכלל החולים המתאימים לטיפול, מבוטחי כל קופות החולים, ללא עלות באמצעות טופס 17. יחד עם זאת שמעתי על מקרה בו קופ"ח בה הוא מבוטח סירבה לתת לו התחייבות לטיפול במכשיר החדש. כמובן שאסור לקבל זאת ויש להתמודד עם כך באמצעים הבירוקראטיים המתאימים.
לקריאת כתבה על רשמי ביקור של איצי באר במכון הקרינה באסותא ת"א הקש כאן
לאתר אסותא המציג את המכשיר יחד עם סרטון וידאו לחץ כאן
סקר לגבי תופעות לוואי שערכה עמותת חיים עם סרטן הערמונית, במהלך יולי 2023 בקרב חולים, הנמצאים ברשימת התפוצה שלה, נמצא כי בניתוח להסרת הערמונית יש יותר תופעות לוואי מאשר בהקרנות חיצוניות לערמונית. לממצאי הסקר הקש כאן

השאר במעקב אורולוגי
מידע נוסף
במקרים בהם מחלתך מצומצמת ופוטנציאל ההתפתחות שלה קטן, האונקולוג יציע לך שלא לבצע טיפול אקטיבי אלא להישאר במעקב רפואי. מצב זה נקרא מעקב פעיל.
מטרת המעקב הפעיל היא שלא לטפל בך בטיפולים שעלולים להשפיע לרעה על איכות חייך ולדחות ככל הניתן את הטיפולים הללו. יחד עם זאת יש לקחת בחשבון שטכניקה של המעקב הפעיל הינה משום הליכה על חבל דק. מצד אחד המטרה היא לדחות כל טיפול אגרסיבי הכולל תופעות לוואי ומצד שני יש לוודא שהתקדמות המחלה, אם קיימת, אינה מחייבת טיפול אקטיבי ושהימנעות מטיפול בזמן הנכון עשויה להביא נזק בסופו של החשבון.
מעקב פעיל מתאים למצב פיזור המחלה T1C עד T2A
להלן הסבר:
T1: הרופא אינו יכול להרגיש את הגידול או לראות אותו בבדיקת הדמייה כגון אולטרסאונד דרך פי הטבעת.
T1c: הסרטן התגלה בביופסיה באמצעות מחט אשר בוצעה בגלל PSA גבוה.
T2: הרופא יכול להרגיש את הגידול בבדיקה רקטלית דיגיטלית (DRE), אך נראה שהגידול מוגבל לערמונית.
T2a: הסרטן נמצא במחצית או פחות של צד אחד בלבד (ימין או שמאל) של הערמונית.
בקישור הבא ישנו הסבר כללי בנושא סימון הפיזור של הסרטן בערמונית:
סימון הפיזור של סרטן הערמונית
במסגרת המעקב הפעיל האונקולוג יורה לך לבדוק את רמת ה PSA בדמך מספר פעמים בשנה וכן לעבור ביופסיה חוזרת פעם בשנה. הכל כדי לוודא שמחלתך אינה מתקדמת ובמידה ונמצא שהיא מתקדמת לעבור למצב של טיפול אקטיבי עפ"י המלצות האונקולוג המטפל.

טיפולים אפשריים אחרים
מידע נוסף
טיפולים אפשריים אחרים במקרים של סרטן ערמונית מקומי – שלא פרץ מהערמונית:
ישנו מגוון רחב של טיפולים נוספים המאפשרים טיפול בסרטן הערמונית מקומי (שלא פרץ מהערמונית), כאשר בד"כ הטיפולים הללו הינם חד פעמיים אינם קשורים באישפוז ממושך ותופעות הלוואי הקשורות בהן פחותות יחסית. הטיפולים הללו מתאימים לבעלי סרטן באגרסיביות נמוכה (גליסון מכסימלי 6 או אפילו 7) אשר רקמת הגידול נמצאת רק באונה אחת מבין שתי אונות הערמונית.
להלן סקירה קצרה על הטיפולים השונים:
HIFU – High Intensity Focal Ultrasound
אולטראסאונד ממוקד בעוצמה גבוהה המביא לחימום ביום גבוה ולהשמדה של הרקמה הסרטנית זאת מבלי מבלי לפגוע ברקמות השכנות.
ניתן לקרוא על כך באתרים רבים וביניהם:
ברכיתראפיה
בטכניקה זו משתילים גרגירים רדיואקטיביים בתוך הערמונית. הגרגרים הרדיואקטיביים פולטים קרינה לערמונית והורסת את כלל הערמונית (יחד עם התאים הסרטניים כמובן)
קישורים לקריאה נוספת:
טיפול מקומי – המתאים לגידול אחד, או מקסימום שניים, הממוקמים בתוך הערמונית –
הערה – אין מצופה מטיפול מקומי להיות טיפול מרפא, אלא טיפול המביא לדחיית הטיפולים האחרים כמו ניתוח או הקרנות. הסיבה לכך היא שלטיפולים מסוג ניתוח או הקרנות יש תופעות לוואי משמעותיות ולכן דחייתם למשך זמן ארוך ככל שניתן משמעותם הוא דחית תופעות הלוואי. כל זאת מתוך הנחה שתופעות הלוואי בעקבות הטיפול המקומי הינן מינימליות.
קיימים מספר טיפולים – ננוניף, קריו, וטכניקות מקומיות נוספות המוצעות כטיפול מקומי בישראל, אך אינם בסל התרופות.
המשותף לטיפולים הללו שכולם מטפלים בנגע הסרטני במקום הימצאו בערמונית. הם אינם פוגעים בכל הערמונית אלא פוגעים בחלק הנגוע בלבד. כיוון שכך אין לצפות לאחר הטיפול לירידה של ה PSA ל-0 (כמו בניתוח או הקרנות), זאת מכיוון שחלק הערמונית שלא נפגע בטיפול ממשיך לייצר PSA. המצב הזה מקשה על זיהוי מצב של הצלחה בטיפול או כישלון.
היתרון המהותי בטיפולים הללו הוא שבדרך כלל אין פגיעה בפונקציות התפקודיות כמו שליטה על השתן וזיקפה וכמעט שאין תופעות לוואי.
ננו נייף
ננו נייף" היא טכנולוגיה חדשה להזרמת פולסים חשמליים דרך הגידול. הזרמים החשמליים הורסים את רקמת הגידול ללא פגיעה ברקמה שאינה נגועה מסביב לרקמת הגידול.
הטיפול נעשה בטכנולוגיה נאנו-מולקולרית, ותוך חיבור באמצעות מספר מחטים מסביב לגידול שבערמונית. דרך המחטים מועבר לתוך הגידול הסרטני זרם חשמלי בעוצמות גבוהות מאוד במשך כמה אלפיות השנייה. הזרם החשמלי יוצר הרס ברקמת הגידול ובכך למעשה מחסל אותו.
הטכנולוגיה מתאימה לאתר גידול אחד הממוקם בתוך הערמונית.
לציון שהטיפול אינו מאושר ע"י משרד הבריאות והוא בחזקת טיפול ניסיוני.
מצורפת כתבה עיתונאית שבה סרטון וידאו המראה את התהליך של ביצוע ננוניף. מומלץ לצפות
במקום ניתוח: סכין חשמלית תסיר גידולים סרטניים בערמונית
טיפול בהקפאה בגידול מקומי – קריו
בדומה לננו נייף גם קריו הוא טיפול הממוקד ברקמת גידול אחת שלא פרצה מהערמונית. במסגרת הטיפול מוחדרות אל הרקמה הסרטנית, אלקטרודות שבתוכן מוזרם גז בטמפרטורה נמוכה מאד וכתוצאה מכך מושגת הקפאה של רקמת הגידול.
סרטון וידאו מצוין על ביופסיה פיוז'ן וטיפולים מקומיים (Focal therapy) בערמונית:
לצפייה הקש כאן
טיפולים תרופתיים במחלה מקומית (ללא עדות של גרורות)
אפלוּטוֹמייד –
טיפול תרופתי חדשני באמצעות תרופה הנקראת אפלוּטוֹמייד (נקרא בשם המסחרי ארלידה ®Erleada) המתאים לחולים המקיימים את כל שלושת התנאים הבאים:
- המטופלים בטיפול הורמונאלי (ADT) ,
- ללא עדות של גרורות
- ה PSA אצלם עולה ללא עדות של גרורות
נמצא במחקר בשם SPARTAN שנערך בין השנים 2013 ועד 2018, כי הטיפול מביא לדחייה של הופעתן של גרורות.
במחקר, שפורסם בעיתון New England Journal of Medicine, Smit וחבריו פרסמו את תוצאות המחקר בו השתתפו למעלה מ- 1200 חולים עם סרטן ערמונית בעלי טסטוסטרון מדוכא וללא גרורות, הטיפול אפלוטמיד הוכיח יעילות גבוהה במניעת הופעת גרורות עתידיות בבדיקות הדמיה. בעקבות הטיפול פרק הזמן ללא התקדמות המחלה וללא הופעת גרורות או תמותה היה בממוצע 40.5 חודשים, בהשוואה ל-16 חודשים בזרוע הפלצבו (אינבו). תוצאות מעניינות שעלו במחקר זה הדגימו המשך עליונות לתגובה לטיפולים בקווי טיפול נוספים לאחר טיפול זה. במאמר נוסף, שעסק באיכות חיי החולים ופורסם לאחרונה במגזין הרפואי Lancet Oncology, נמצא כי איכות החיים הטובה של המטופלים נשמרה לכל אורך הטיפול.
לקריאה נוספת ולתוצאות המחקר הקש כאן
לכתבה בנושא שנכתבה ע"י ד"ר אביבית פאר, לחץ כאן
ד"ר פאר היא רופאה בכירה במכון האונקולוגי ברמב”ם, אחראית על מרפאת גידולי דרכי השתן ומנהלת המחקרים הקליניים באונקולוגיה.
לכתבה נוספת בנושא לחץ כאן
התכשיר נמצא בסל התרופות.
אקסטנדי (enzalutamide)
תכשיר נוסף המתאים לחולים המוגדרים למעלה ובעל תוצאות דומות בניסוי הוא אקסטנדי (enzalutamide) שייעודו המקורי הינו לטיפול בסרטן הערמונית גרורתי.
במחקר דומה שפורסם גם הוא במקביל ב- New England Journal of Medicine ע”י Hussain וחבריה וגם הוא הדגים תוצאות כמעט זהות בקבוצת מטופלים דומה. מכלול המחקרים מצביע כי טיפולים הורמונליים מהדור החדש משפרים את התוצאות הכוללות של החולים, ולמעשה בקבוצת חולים זאת ככל שנקדים לטפל בתרופות מהדור החדש, כך נשפר את הטיפול האונקולוגי בחולים תוך מחויבות לשמירה על איכות חייהם והישרדותם.
נובקה (Nubeqa) דארולותמיד
תכשיר דומה מהדור החדש נקרא נובקה (Nubeqa) דארולותמיד והוא מיועד לטיפול בחולי סרטן ערמונית, ללא גרורות, העמידים לטיפול הורמונלי, והינם בסיכון גבוה להתפתחות מחלה גרורתית.
Nubeqa הוא דור חדש של מעכבי קולטן הטסטוסטרון. יש לו מבנה כימי ייחודי שנקשר לקולטן ומונע את חדירת הטסטוסטרון לתאים הסרטניים ובכך מדכא את צמיחת תאי סרטן הערמונית. שלא כמו טיפולים קיימים אחרים, Nubeqa אינו חוצה את מחסום הדם – מוח, ולכן יש פחות אינטראקציות פוטנציאליות ותופעות לוואי של מערכת העצבים המרכזית (כגון התקפים, נפילות, ופגיעה קוגניטיבית). כמו כן הוא נלקח עם האוכל ולא נדרש צום לפניו או אחריו.
לקריאה נוספת הקש כאן